Phản ứng phụ do thuốc là một tai biến rất thường gặp trong thực hành lâm sàng, gây ảnh hưởng đến khoảng 10% - 20% số người sử dụng thuốc ở các mức độ khác nhau.

Dị ứng thuốc là trường hợp cơ thể không dung nạp được với thuốc uống, chích, thoa vào cơ thể dẫn đến các biểu hiện gây hại cho sức khỏe người dùng thuốc.
Tùy theo cơ địa mà người dùng thuốc có thể bị dị ứng với bất cứ thuốc nào kể cả những thuốc được xem là “hiền” như vitamin B1. Trường hợp dị ứng thuốc nặng, người dùng thuốc bị sốc thuốc gọi là choáng phản vệ có thể dẫn đến tử vong. Vì thế việc biết đến tình trạng dị ứng thuốc và sốc thuốc là điều cần thiết cho mọi người.
TRIỆU CHỨNG KHI BỊ DỊ ỨNG THUỐC
Phản ứng phụ do thuốc là một tai biến rất thường gặp trong thực hành lâm sàng, gây ảnh hưởng đến khoảng 10% - 20% số người sử dụng thuốc ở các mức độ khác nhau.
Các phản ứng phụ do thuốc được chia làm 2 nhóm chính là nhóm có thể dự báo và nhóm không thể dự báo trước, trong đó, các phản ứng dị ứng (hay còn gọi là quá mẫn) thuộc nhóm thứ hai. Loại phản ứng này có liên quan đến cơ chế miễn dịch, chiếm 1/5 đến 1/7 tổng số các trường hợp phản ứng phụ do thuốc.
Các thể dị ứng thuốc thường gặp nhất trên lâm sàng là các phản ứng dị ứng tức thì gây ra do kháng thể IgE (như sốc phản vệ, mày đay, phù mạch…) và các phản ứng dị ứng muộn liên quan đến tế bào lympho T (như hồng ban đa dạng, đỏ da toàn thân, Hội chứng Lyell, Hội chứng Stevens – Johnson…).
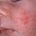
Biểu hiện ở da và niêm mạc là những biểu hiện thường gặp nhất và xuất hiện tương đối sớm trong hầu hết các phản ứng dị ứng thuốc, có thể ở mức độ nhẹ và thoáng qua nhưng cũng có thể rất nặng, thậm chí đe doạ tính mạng người bệnh.
Những người có tiền sử mắc các bệnh dị ứng như hen phế quản, viêm mũi dị ứng, dị ứng thuốc, dị ứng thức ăn…, đặc biệt là dị ứng thuốc, sẽ có nguy cơ bị dị ứng khi sử dụng thuốc cao hơn so với những người không có tiền sử dị ứng. Do đó, trước khi chỉ định một loại thuốc, các thầy thuốc cần khai thác kỹ tiền sử dị ứng thuốc trước đây của người bệnh, đặc biệt lưu ý tên loại thuốc mà người bệnh đã từng bị dị ứng để tránh dùng lại các loại thuốc này cũng như tránh các thuốc có mẫn cảm chéo với chúng.
Nếu người bệnh biết được loại thuốc mà mình bị dị ứng nên chủ động thông báo cho thầy thuốc. Bên cạnh tiền sử dị ứng thuốc, cách thức sử dụng thuốc cũng là một yếu tố có thể góp phần làm tăng nguy cơ dị ứng thuốc. Ví dụ như việc sử dụng cùng lúc nhiều loại thuốc hoặc dùng cách quãng, không liên tục, dùng nhắc lại nhiều lần một loại thuốc đều có thể làm tăng nguy cơ dị ứng thuốc, mặc dù cơ chế chính xác của hiện tượng này còn chưa được hiểu rõ.
Trong số các đường sử dụng thuốc, khả năng kích thích sinh kháng thể dị ứng giảm dần theo thứ tự: dùng tại chỗ > tiêm dưới da > tiêm bắp > uống > tiêm tĩnh mạch. Như vậy, việc dùng thuốc tại chỗ kéo dài, đặc biệt các loại kháng sinh, sẽ có nguy cơ gây dị ứng thuốc cao hơn so với các đường dùng khác của thuốc. Ngoài ra, việc tăng liều trong quá trình đang dùng thuốc cũng có thể làm tăng nguy cơ gây ra các phản ứng dị ứng với thuốc.
Trong số các yếu tố liên quan đến tình trạng bệnh lý của người bệnh, việc bị nhiễm một số loại virut như HIV, Epstein-Barr virus, cytomegalovirus, herpesvirus hoặc mắc các bệnh lý gây suy giảm chức năng gan, thận đều có thể làm tăng nguy cơ dị ứng với thuốc.
Một số yếu tố tuy không làm tăng nguy cơ dị ứng thuốc nhưng có thể làm tăng nặng các phản ứng dị ứng thuốc nếu chúng xảy ra. Hen suyễn có thể gây các cơn co thắt phế quản nặng, ít đáp ứng với các thuốc chống dị ứng trong những phản ứng dị ứng tức thì.
Tăng huyết áp và bệnh mạch vành có thể gây ra các biến chứng nặng ở những bệnh nhân bị sốc phản vệ do thuốc, đặc biệt trong quá trình dùng adrenalin. Việc sử dụng trước đó một số loại thuốc như nhóm ức chế men chuyển (captopril, enalapril…), nhóm chẹn bêta giao cảm (propranolol, metoprolol…) cũng có thể làm tăng nặng các phản ứng dị ứng tức thì do thuốc hoặc làm phức tạp quá trình điều trị.
Các yếu tố chỉ điểm ở da, niêm mạc
Đối với các phản ứng dị ứng tức thì, một trong những tiền triệu quan trọng báo hiệu sốc phản vệ do thuốc là việc đột ngột nổi ban đỏ ngứa sau dùng thuốc, đặc biệt ở vùng quanh miệng, gan bàn tay, bàn chân và da đầu. Phản ứng bốc hoả ở mặt và vùng trên ngực, đôi khi đi liền với ngạt sổ mũi, đỏ mắt và chảy nước mắt sau khi dùng thuốc cũng là những dấu hiệu có thể báo hiệu sự xuất hiện nhanh chóng của phản ứng phản vệ sau đó.
Ngoài ra, có một số biểu hiện không đặc hiệu khác cũng có thể là tiền triệu báo hiệu sự xuất hiện của sốc phản vệ do thuốc như cảm giác lo lắng, kích thích, bồn chồn, sợ chết hoặc những điều bất hạnh xảy ra sau dùng thuốc. Bên cạnh sốc phản vệ, phù mạch ở lưỡi và thanh quản cũng là những thể dị ứng thuốc cấp tính rất nguy hiểm vì có thể gây suy hô hấp và tử vong nhanh chóng.
Cảm giác vướng ở họng, bó chặt họng, khản giọng, khó nói, tiết nước bọt có thể là tiền triệu báo hiệu sự xuất hiện của thể dị ứng này. Ngay khi xuất hiện các dấu hiệu sớm này, việc ngưng sử dụng thuốc gây dị ứng và dùng ngay các thuốc chống dị ứng là cần thiết.
Đối với các phản ứng dị ứng thuốc chậm, việc xuất hiện các ban thâm nhiễm, nổi gờ trên mặt da, sưng nề ở mặt sau dùng thuốc có thể là những dấu hiệu tiền triệu của Hội chứng DRESS.
Trong khi đó, tổn thương dạng bia bắn không đặc hiệu hoặc ban đỏ lan toả, đặc biệt ở lưng và ngực, nổi bọng nước và viêm trợt niêm mạc miệng họng là những dấu hiệu có thể báo hiệu sự xuất hiện của Hội chứng Lyell và Stevens-Johnson. Nổi ban đỏ và sưng nề ở mặt, các mặt duỗi của chân tay ngày càng lan rộng cũng là những tiền triệu của đỏ da toàn thân do dị ứng thuốc.
Các yếu tố chỉ điểm khác
Sốt cao (trên 39oC), nổi hạch, đau khớp, sưng khớp cũng có thể là những tiền triệu của các phản ứng dị ứng thuốc nặng như Hội chứng DRESS hoặc bệnh huyết thanh.
VÌ SAO BỊ DỊ ỨNG THUỐC?
Histamine là một chất có sẵn trong cơ thể như máu, các mô dưới dạng liên kết tĩnh điện histamine-héparine không có hoạt tính. Khi có chất lạ vào cơ thể người dễ bị dị ứng thì nối tĩnh điện bị cắt đứt làm histamine được phóng thích tạo nên tác dụng dược lực tác động lên hệ tuần hoàn làm giãn mạch gây tụt huyết áp, lên tim làm tim đập nhanh, lên não gây nhức đầu do bị tăng áp lực nội sọ, lên hô hấp làm co thắt khí phế quản gây nghẹt thở, lên hệ tiêu hóa làm co thắt cơ trơn… Vì thế các thuốc chống dị ứng thường được gọi chung là nhóm anti- histamine.
Ngay trong lĩnh vực dị ứng, sữa mẹ cũng được chứng minh là tốt nhất cho con. Theo một công trình nghiên cứu được đăng tải trên tạp chí Journal of the American Academy of Dermatology thuộc Viện Hàn lâm Da liễu Hoa Kỳ thì nhờ tác động bảo vệ từ các kháng nguyên chống dị ứng của sữa mẹ nên đứa bé có tiền căn gia đình bị dị ứng sẽ giảm thiểu được tình trạng dị ứng. Việc cho con bú sữa mẹ trong 3 tháng đầu đời giúp giảm được 32% các trường hợp dị ứng.

CÁC HÌNH THỨC DỊ ỨNG THUỐC THƯỜNG GẶP
Khi Histamin được phóng thích tự do trong cơ thể, hiện tượng dị ứng xảy ra được biểu hiện dưới các hình thức:
Dị ứng thuốc nhẹ:
- Mẩn ngứa, phát ban, nổi mề đay, mắt ngứa, đỏ, tụt huyết áp do mao mạch bị giãn nở.
- Khó thở do khí phế quản bị co thắt.
- Kích thích cơ trơn đường tiêu hóa gây co thắt, nôn mửa.
Dị ứng thuốc trầm trọng :
- Hội chứng Lyell: Da loét, tạo nhiều mảng lớn như bị bỏng, có thể dẫn đến tử vong.
- Hội chứng Steven-Johnson: Một bệnh nhân dùng thuốc sulfamid kết hợp hai hoạt chất Sulfamethoxazol và Trimethoprim đã bị hội chứng Steven Johnson với các biểu hiện hai ngày sau khi uống thuốc, lưỡi bị viêm, nổi bọng nước, vỡ ra, đau rát rất nhiều. Đồng thời bộ phận sinh dục cũng rỉ nước, đau rát đầu dương vật. Với những người nhạy cảm sulfamid, thuốc sẽ gây phản ứng dị ứng trầm trọng ở da và máu, gây phát ban đỏ, loét niêm mạc, nóng lạnh, đôi khi viêm cơ tim, viêm thận, viêm phế nang. Hiện tượng quá mẫn ấy thường gặp ở:
- Miệng, môi, niêm mạc má, nướu, lưỡi: tạo bọng nước. Khi vỡ ra gây đau rát, kém ăn uống.
- Mắt: Có thể gây viêm kết mạc chảy mủ, phù mí mắt, xuất huyết dưới kết mạc.
- Niêm mạc sinh dục: Làm viêm qui đầu, viêm niệu đạo, âm hộ.
Dị ứng thuốc nặng: “sốc” thuốc còn gọi là choáng phản vệ
Xảy ra rất nhanh sau khi tiêm hoặc uống thuốc, người khó thở, trụy tim mạch. Đây là trường hợp dễ dẫn đến tử vong nếu không được cấp cứu kịp thời. Thường gặp khi tiêm chích thuốc nhất là các thuốc kháng sinh như Penicillin, Streptomycin (vì thế trước khi tiêm các thuốc trên cho bệnh nhân, nhân viên y tế cần phải thử test) hoặc ngay cả khi thuốc được xem là “hiền” như vitamin B1 cũng có thể gây sốc thuốc cho những người mẫn cảm với thuốc này.

THUỐC CHỐNG DỊ ỨNG
Hiện nay tình trạng dị ứng thuốc, thực phẩm cũng như dị ứng môi trường xảy ra ngày càng nhiều nên các loại thuốc chống dị ứng chiếm một thị phần đáng kể trên thương trường để hóa giải tác động của histamine tự do gây ra dị ứng.
Thuốc chống dị ứng cổ điển
Các thuốc chống dị ứng cổ điển thường có thời gian tác dụng ngắn, (từ 4-6 giờ) nên phải uống nhiều lần và có phản ứng phụ gây buồn ngủ. Hiện nay còn sử dụng nhiều là chlorpheniramin và các nhóm tương tự thuộc thế hệ 1 thường được phối hợp trong các thuốc trị cảm, ho…
Thuốc chống dị ứng thế hệ mới
Các thuốc chống dị ứng thế hệ mới ra đời nhằm tăng thời gian tác dụng của thuốc đồng thời hạn chế tác dụng phụ gây ngầy ngật, buồn ngủ của các nhóm thuốc chống dị ứng cổ điển. Vì thế người bệnh có thể chỉ cần uống một hoặc hai viên trong ngày và vẫn có thể làm việc bình thường.
- Cetirizine: Dạng viên 10mg dùng 1 viên/ngày. Thuốc không dùng cho phụ nữ mang thai, cho con bú và trẻ em dưới 12 tuổi.
- Terfenadine: Dạng viên 60mg và 120mg, có dạng hỗn dịch cho trẻ em dưới 12 tuổi. Hiện nay thuốc này cần được dùng theo chỉ định của thầy thuốc.
- Loratadine: Viên 10mg uống một viên/ngày vào bữa ăn sáng.
- Acid Cromoglicic: Tác động chống dị ứng nhờ ức chế sự xâm nhập ion Ca2+ trong tế bào, tác dụng tại chỗ và trực tiếp lên niêm mạc (phế quản, kết mạc, tiêu hóa). Có nhiều dạng thuốc như nhỏ mắt, bơm mũi-miệng, uống. Tránh dùng trong ba tháng đầu có thai.
Ngoài ra còn có thể kể đến Tritoqualine (Hypostamine), Fexofenadine (Telfast), Acrivastine (Semprex)…
Thuốc chống dị ứng trị triệu chứng bệnh
Người có cơ địa dị ứng việc dùng thuốc gặp nhiều khó khăn. Ngoài ra nhiều nghiên cứu đã cho thấy có mối liên hệ di truyền giữa cha mẹ và con cái. Nếu cha mẹ bị dị ứng thì xác suất sinh con có 50% bị dị ứng và có liên hệ với cùng một nguyên nhân dị ứng. Trường hợp cha mẹ không bị dị ứng thì tỉ lệ con mắc bệnh dị ứng chỉ là 10%. Điều ấy cho thấy có mối liên hệ giữa hiện tượng dị ứng và yếu tố di truyền với sự bùng nổ của các ca dị ứng.
Khi bị dị ứng do thuốc, cần ngưng ngay dùng thuốc đó, bên cạnh việc dùng các thuốc chống dị ứng, điều quan trọng là nhớ nhóm thuốc gây ra dị ứng để về sau không dùng nữa và sử dụng thuốc khác thay thế để loại trừ nguyên nhân gây ra dị ứng. Việc dùng thuốc chống dị ứng chỉ mang tính chất tạm thời để giải trừ tác động của Histamin trong cơ thể, làm mất hậu quả của dị ứng do đó không nên lạm dụng thuốc chống dị ứng.
Điều quan trọng của điều trị dị ứng, đó là tìm nguyên nhân gây ra dị ứng và tránh tiếp xúc với nguyên nhân ấy, như không dùng các loại thuốc đã từng gây ra dị ứng… Với các bệnh nhân có cơ địa dị ứng, nếu không chú ý đến vấn đề này thì có thể dẫn đến những hậu quả trầm trọng, đó là sốc phản vệ do thuốc (như Penicillin, Streptomycin hoặc cả vitamin B1 chích), nếu không cấp cứu kịp thời sẽ dễ dẫn đến tử vong.

DỊ ỨNG THUỐC: ĐÃ MẮC LÀ NẶNG
Có đến 80% bệnh nhân dị ứng thuốc qua đường uống, cá biệt có những trường hợp dị ứng cả vitamin B1, B6 . Và nếu là dị ứng do cơ địa (hội chứng Steven Johnson) thì bệnh nhân có thể bị nổi ban đỏ, bọng nước hoặc bị lột da...
Hội chứng Steven Johnson
Bệnh nhi bị dị ứng là Trần Xuân Bách (ảnh), tám tuổi, ở xã Thanh Đồng, Thanh Chương, Nghệ An. Được biết, cách đây khoảng 10 ngày, cháu Bách bị cảm, sốt. Mẹ cháu mua thuốc Paracetamol về cho cháu uống. Sau khi uống thuốc, cháu Bách có biểu hiện đỏ môi và hai giờ sau thì nổi các bọng nước ở tay và chân. Tiếp theo, da cháu bị lở loét, chảy nước như bỏng vôi. Các bác sĩ đã chẩn đoán Xuân Bách bị dị ứng thuốc Paracetamol (do cơ địa) hay còn gọi là hội chứng Steven Johnson.
Tại Trung tâm Dị ứng BV Bạch Mai, bệnh nhân Vũ D. (34 tuổi), quê Hải Dương cũng được điều trị dị ứng thuốc, lở loét toàn cơ thể. Bệnh nhân Vũ D. bị viêm tai giữa và dùng thuốc Biseptol 480mg (hai viên/ngày). Uống năm ngày, bệnh nhân nổi nhiều bọng nước trên da và loét vùng da trên các hốc tự nhiên. Bệnh nhân còn bị biến chứng nặng như nhiễm trùng huyết, viêm phổi.
Tại Trung tâm Dị ứng, BV Bạch Mai, bệnh nhân Hoàng Tuấn Ph., 28 tuổi, quê Thái Nguyên cũng bị lở loét, nhiều mụn nước trên da do dị ứng với thuốc Ampicillin 250mg.
Khó phòng bệnh
Theo PGS. TS Nguyễn Văn Đoàn, Giám đốc Trung tâm Dị ứng miễn dịch lâm sàng, BV Bạch mai, hội chứng Steven Johnson là hội chứng cấp tính trên da và niêm mạc do thuốc. Các triệu chứng của hội chứng này xuất hiện vài ngày hay vài tuần sau khi uống thuốc. Bệnh nhân bị sốt cao, mệt mỏi, khắp người nổi ban đỏ, bọng nước hoặc bị lột da.
Cũng theo PGS. TS Đoàn, các thuốc có thể gây hội chứng Steven Johnson là penicillin, ampicillin, streptomycin, tetracylin. Bệnh nhân cũng có thể bị dị ứng với các nhóm thuốc giảm đau, hạ sốt, chống viêm không steroid, nhóm sát khuẩn, chống lao, chống co giật.
“Qua một nghiên cứu trên 98 bệnh nhân bị hội chứng Steven Johnson cho thấy, ngoài những trường hợp dị ứng thuốc trên còn có cả trường hợp dị ứng vitamin B1 và B6. Tuổi thường hay gặp của hội chứng này từ 20 - 40 tuổi. Độ tuổi trên 60 rất hiếm gặp. Có đến 80% bệnh nhân dị ứng dùng thuốc qua đường uống. Độ tổn thương trên da có thể tới 60% diện tích cơ thể", PGS. TS Đoàn cho biết.
Theo TS Hoàng Anh, hội chứng Steven Johnson rất khó phòng tránh. Với những gia đình có tiền sử dị ứng (như thuốc, mỹ phẩm, thức ăn), người mắc bệnh mề đay, hen phế quản… cần phải cẩn trọng khi sử dụng thuốc. Đặc biệt, phải sử dụng thuốc theo đơn bác sĩ, có thông báo tiền sử dị ứng. Sau khi uống thuốc có xuất hiện các triệu chứng rối loạn tiêu hóa, ban đỏ, sẩn ngứa, khó thở… cần đến khám tại chuyên khoa về dị ứng, tránh trường hợp đáng tiếc xảy ra.

CẢNH BÁO TÁC DỤNG PHỤ CỦA THUỐC CHỐNG DỊ ỨNG
Chlorpheniramin (clo-phe-ni-ra-min) là thuốc được dùng điều trị dị ứng. Tuy nhiên, bên cạnh tác dụng chữa bệnh, thuốc cũng gây cho người dùng một số tác dụng phụ cần lưu ý.
Chlorpheniramin (clo-phe-ni-ra-min) là một trong những thuốc được dùng để điều trị các bệnh như: Viêm mũi dị ứng mùa và quanh năm. Các triệu chứng dị ứng như: mày đay, viêm mũi vận mạch do histamine (hit-sta-min), viêm kết mạc dị ứng, dị ứng thức ăn, phản ứng huyết thanh, thậm chí là bị côn trùng đốt, ngứa ở người bệnh bị sởi hoặc thuỷ đậu.
Hiện nay thuốc còn được phối hợp trong một số sản phẩm bán trên thị trường để điều trị triệu chứng ho và cảm lạnh. Tuy nhiên thuốc không có tác dụng trong điều trị triệu chứng do nhiễm virus. Một số viên nén còn được bào chế dưới dạng tác dụng kéo dài (dưới dạng viên nén hai lớp). Lớp ngoài được hoà tan và hấp thu giống như viên nén thông thường, lớp trong chỉ được hấp thu sau 4-6 giờ. Vì thế tác dụng của những viên nén kéo dài bằng tác dụng của hai viên nén thông thường, uống cách nhau khoảng 6 giờ.
Tuy nhiên, bên cạnh tác dụng chữa bệnh thuốc cũng gây cho người dùng một số tác dụng phụ. Khi dùng thuốc này đầu tiên thấy buồn ngủ (từ ngủ gà đến ngủ sâu), bởi vậy khi dùng thuốc tránh làm những công việc đòi hỏi cần có sự tỉnh táo như lái xe, làm việc trên cao... Một số người còn có cảm giác khô miệng, chóng mặt... Các phản ứng phụ của thuốc này hầu hết người bệnh chịu đựng được nên không phải ngừng thuốc trong quá trình điều trị. Nhưng cũng có những trường hợp như người bị bệnh glocom (còn gọi là thiên đầu thống), phì đại tuyến tiền liệt và những tình trạng dễ nhạy cảm khác, thì các tác dụng có thể nghiêm trọng.
Thuốc uống và thuốc tiêm đều cần phải được bác sĩ kê đơn mới được dùng. Dùng thuốc tiêm người bệnh có thể gặp các biểu hiện như có cảm giác bị châm, đốt hoặc rát bỏng nơi bị tiêm. Trường hợp tiêm tĩnh mạch nhanh có thể gây hạ huyết áp nhất thời hoặc kích thích thần kinh trung ương.
Không được dùng thuốc trong các trường hợp: người bệnh quá mẫn với thuốc hoặc với bất cứ thành phần nào của chế phẩm. Người bệnh đang có cơn hen cấp, người bệnh có triệu chứng phì đại tuyến tiền liệt, glocom góc hẹp, tắc cổ bàng quang, loét dạ dày, chít tắc môn vị - tá tràng, phụ nữ cho con bú, trẻ sơ sinh và trẻ đẻ thiếu tháng...
Thuốc có thể làm tăng nguy cơ bí tiểu tiện do tác dụng phụ chống tiết acetylcholin (a-xe-tin-chô-lin) của thuốc, đặc biệt ở người phì đại tuyến tiền liệt, tắc đường niệu, tắc môn vị tá tràng và làm trầm trọng thêm ở người bệnh nhược cơ... nên thận trọng dùng cho các trường hợp này. Tác dụng an thần của thuốc sẽ tăng lên khi uống rượu và khi dùng đồng thời với các thuốc an thần khác. Đặc biệt đối với những người bệnh dùng thuốc này điều trị thời gian dài sẽ có nguy cơ bị sâu răng do tác dụng chống tiết acetylcholin gây khô miệng của thuốc. Thận trọng dùng cho người trên 60 tuổi, vì những người này thường tăng nhạy cảm với tác dụng chống tiết acetylcholin.
(st)